CONTAMINACIÓN ABIOTICA
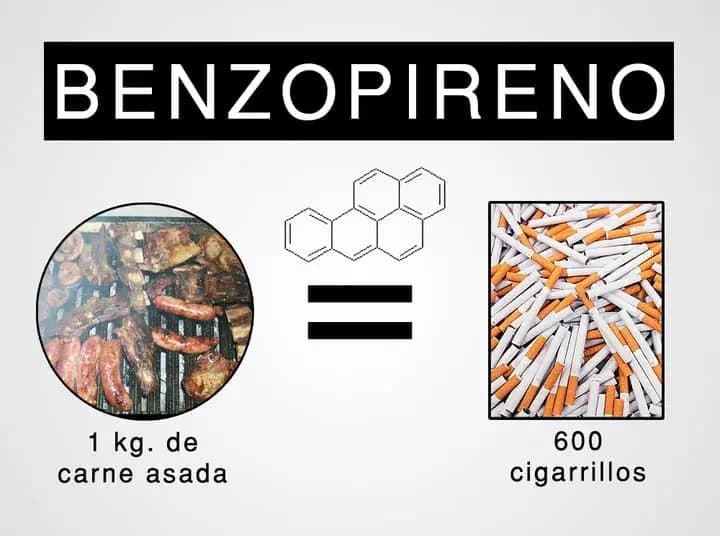
BENZOPIRENOS
El α-benzopireno es el más tóxico. Los benzopirenos se forman por combustión incompleta de la materia orgánica en tratamientos a altas temperaturas, son volátiles, forman parte de los humos desprendidos. Se forman en la combustión de madera, petróleo; carbón o grasas, también en procesos industriales. Se encuentran en agua, alimentos y en elevada proporción en el humo del tabaco.
Alimentos directamente sometidos a fuego o humo alimentos fritos o cocidos.
La OMS aconseja la ausencia total de benzopirenos en los alimentos, pero la mayoría de los países de la UE no tienen regulados los límites máximos permitidos, excepto en productos en los que se haya producido una crisis alimentaria.
En España la crisis del aceite de orujo (se encontraron elevadas concentraciones de benzopirenos en algunas partidas de este tipo de aceite y hubo una gran alarma social), se ha establecido el límite máximo en 2 ppb.

En el organismo el benzopireno sufre bioactivación (en el hígado se oxida la molécula para en principio facilitar su eliminación por orina), se convierte en una molécula muy tóxica (bioactivación). Ésta interacciona con el ADN* y afecta al sistema inmunológico.
Se relaciona al α-benzopireno con cáncer de pulmón, vejiga, páncreas, hígado, lengua; colón (en los países nórdicos se ha establecido una relación directa en la incidencia de cáncer de colón con el elevado consumo de productos ahumados en su dieta).
(*El mecanismo de acción. según los últimos estudios, es el siguiente, el metabolito tóxico se une a la G (guanina, una de las 4 bases nitrogenadas del ADN), modificando su estructura. En la transcripción y replicación de las células con guaninas modificadas. Se producen errores que conducen a la proliferación rápida de estas células con mutaciones generando tumores).
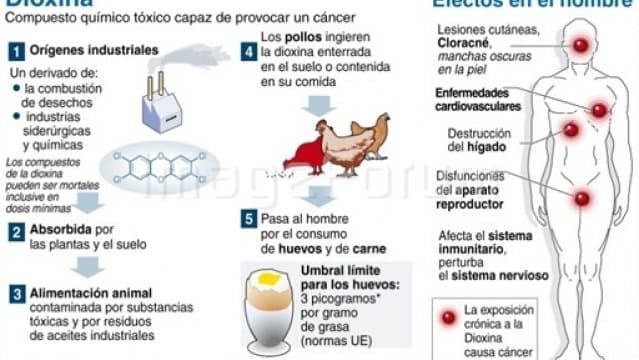
DIOXINAS
Alimentos que presentan dioxinas (vigilados): pescado, hígado, huevos, leche, carnes grasas.
Ciclo de contaminación:
- Animales terrestres: humo de coches, metalúrgicas, incineradoras -> dioxinas> vegetales > animales terrestres/aves
- Animales acuáticos: residuos industriales –> vertidos a ríos, mares. … -~ animales acuáticos/aves
En 1999 otra crisis alimentaria; la de los pollos con dioxinas procedentes de Bélgica, centro la preocupación de científicos y medios de comunicación. Hoy en día la UE tiene como prioridad combatir los niveles de dioxinas en alimentos, ya que gran parte de la población europea consume una concentración de dioxinas superior a la tolerable.
Las dioxinas son hepatotóxicas, alteran la visión, provocan cefaleas y entumecimiento muscular. Se consideran cancerígenas, teratogénicas (=producen malformaciones en el feto) e inhibidoras del sistema inmunitario.
Se necesitan elevadas concentraciones de dioxinas para que éstas resulten tóxicas, pero son compuestos muy estables (persistentes) y con gran afinidad por los tejidos grasos, se almacenan en el tejido graso del organismo, también en la leche materna, por lo que se contamina también a los lactantes, también pueden atravesar la placenta y producir efectos teratogénicos.
Análisis/Control
Si en la carne se encuentran cantidades de PCBs > 200pg/g grasa de la carne, se procede a analizar la cantidad de dioxinas en esa carne.
PCBs (Bifenil Policlorados) / PBB (Bifenil Polibromados)
Son compuestos muy utilizados en la industria (transformadores; condensadores, etc), los vertidos y residuos son las principales fuentes de contaminación. También hay, bioactivación (metabolitos más tóxicos) y biomagnificación en las cadenas tróficas, son muy, resistentes. Alimentos vigilados por su contenido en PCBs y PBBs.: carne; leche; huevos; etc.
Son hepatotóxicos e inhiben el sistema inmunitario.
 ANILINAS
ANILINAS
Son muy tóxicas, potentes mutágenos. Se encuentran principalmente en carne y pescado a la brasa y otros alimentos sometidos a altas temperaturas. Sufren bioactivación en el hígado.
THM(Trihalometanos)
Se dan en el proceso de la cloración del agua, el Cl reacciona en aguas que contienen exceso de materia orgánica, dando THM, que son contaminantes por vía oral, respiratoria y cutánea. Ej. Cloroformo (CC13). Los niveles máximos se establecen en 160 ng/l (los científicos aconsejan concentraciones mucho menores). Se relacionan con cáncer de vejiga elevado riesgo de aborto, partos prematuros y malformaciones del feto.
SUSTANCIAS ADMINISTRADAS A ANIMALES:
Fármacos tranquilizantes (para el manejo y transporte de los animales a los mataderos) Hormonas: xenohormonas (en vacuno, pollo), son muy liposolubles, fácilmente absorbibles, muy tóxicas a bajas concentraciones.
Antibióticos: para prevenir enfermedades, resultan tóxicos para hígado, riñón, sangre, oído y crean resistencias (R), alergias a los antibióticos.
Para éstas v cualquier otra sustancia suministrada en carne para el consumo humano se establecen LMR (límites máximos de residuos) y PERIODO DE SUPRESIÓN (tiempo necesario para que el animal elimine la sustancia suministrada) si no se sacrifica al animal antes de este periodo, en principio no deberían aparecen en la carne a consumir.
ANTIBIÓTICOS (Beneficios):
El aporte diario de antibióticos aumenta el incremento de peso diario del animal, sobretodo en etapas precoces.
La inhibición de las bacterias, disminuye el riesgo de padecer enfermedades (las enfermedades hacen que consuman menos pienso, por lo que pierden peso)
La inhibición de bacterias de la flora intestinal del animal, hace que disminuya el grosor de la pared intestinal, aumentando la permeabilidad a los nutrientes (se absorben más) como vitaminas A, E. complejo B, y minerales).
Inconvenientes:

Sometemos a nuestra flora intestinal a dosis bajas pero constantes de antibióticos (=Ab), disminuye la flora, y también se crean (R), que son transmisibles a otras bacterias (como E. coli y S. tiphimzsrizsna), se ha producido más de un brote de toxicoinfecciones con estas bacterias, sin poder atajarlas con Ab, ya que son cepas que se han vuelto resistentes a dichos Ab.
Individuos alérgicos: la ingestión de carne o lácteos con Ab producen eccemas. urticarias, etc. Pérdidas económicas de la industria alimentaria, cuando hay utilización posterior de bacterias en los procesos; ej: elaboración de yogur.
Bacterias yogur Antibióticos –> vaca –> leche con Antibióticos no se fermenta la leche, no se produce yogur (Al no respetar el periodo de supresión)
Lo ideal sería no utilizarlos. La utilización de Antibióticos usados en medicina humana están prohibidos en el tratamiento de animales.
DETECCIÓN
- Control microbiológico
Incubación de la carne o leche junto con bacterias sensibles al Ab en cuestión, si hay inhibición del crecimiento de las bacterias, sí contiene Ab. Si las colonias de bacterias crecen con normalidad no hay Ab.
- Control químico
Aparatos (ej. cromatógrafos) capaces de detectar cantidades mínimas de Ab.
HORMONAS
- Factores de crecimiento: los animales ganan peso rápidamente; alimenta la producción, además tienen efectos antibacteriano y antiparasitario. Inducen mutaciones en el ADN. Prohibidos desde 1998.
- Sustancias antiroideas: se administran en el pienso, inhiben la producción de hormonas tiroideas, provocan hipotiroidismo, son animales apáticos y con mayor peso, principalmente por la retención de agua. Están prohibidos por inducir al fraude (agua que se paga a precio de carne).
- Compuestos hormonales: tienen acción hormonal tirostática, están prohibidas desde 1988 en la UE, pero no en EEUU ni Canadá (la UE cerró las fronteras a sus importaciones de carne. provocando sanciones comerciales de éstos a Europa).
- Hormonas esteroideas: favorecen la síntesis de proteínas; se ponen implantes subcutáneos en cuello o lugares de más difícil acceso (para impedir su detección en inspecciones), los implantes se mantienen durante 13-15 meses. Prohibidos desde 1977; sólo se usan para sincronizar el celo de los animales.
- Hormona del crecimiento: aumentan el peso, se administran vía parental. Prohibido desde 1998; se relacionan con la inducción de tumores de próstata y mama.
- Clembuterol y análogos, se administran por vía oral, inducen aumento de peso a dosis muy bajas, hay frecuentes intoxicaciones por administrar dosis excesivas. Los animales presentan carnes duras y oscuras. Hoy en día están prohibidas.
CONTROLES
Periódicamente se hacen controles en los mataderos, hoy en día se tiende a la identificación de cada animal, con todos sus datos (granja de origen, tipo de alimentación, veterinario responsable…) de manera que resulte más fácil ejecutar las medidas sanitarias necesarias si se detecta algún problema.
También se hacen controles adicionales si se observa alguna anomalía en la carne.
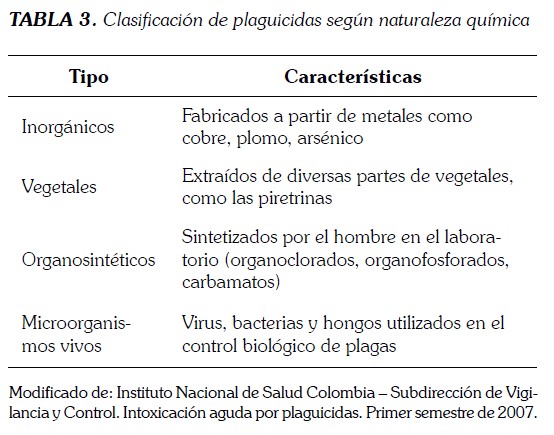
PLAGUICIDAS
Los plaguicidas previenen, destruyen o controlan las plagas*; vectores de enfermedades y especies que afecten a la producción; transporte o almacenamiento de los alimentos.
(* una plaga es una especie que se reproduce en exceso v que puede afectar la producción agrícola; ganadera o la salud humana.)
Los plaguicidas pueden clasificarse por su estructura química. su modo de absorción (cutícula o sistema respiratorio/digestivo) o por su toxicidad.
Inconvenientes que presentan:
Crean resistencias. Cada vez se necesitan mayores dosis para conseguir mismo efecto. Son letales indiscriminadamente. Afectamos especies que no nos son dañinas.
- Genera un problema de residuos. Son persistentes en el medio.
- Hay bioactivación; bioacumulación y bioamplificación en la mayoría de los casos.
DDT

El DDT v su metabolito. el DDE (más tóxico que el anterior); se acumulan en el tejido adiposo, glándulas suprarrenales y cerebro, también pasan a la leche materna. Afectan al SNC y SNP (neuropatías, alteración de la conducción nerviosa (impide la salida de K+ y abre los canales de Na+ en las neuronas).
Hay bioactivación, bioacumulación y bioamplificación.
Se detectaron picos de estas sustancias tóxicas en personas que habían sufrido un adelgazamiento brusco, mucho peso en poco tiempo, las toxinas acumuladas en tej. adiposo, pasaron entonces a la corriente sanguínea.
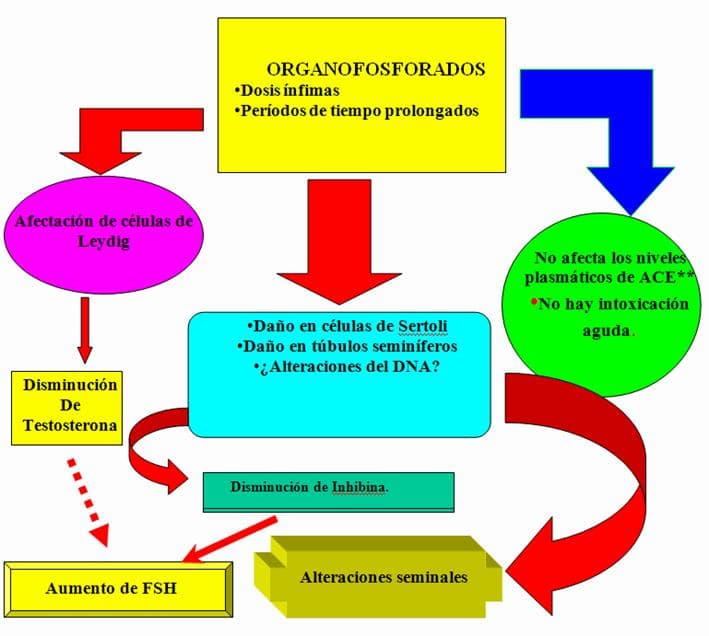
ORGANOFOSFORADOS (paration/paraoxon)
Inhiben covalentemente («irreversiblemente»’) la enzima acetilcolinesterasa, que se encarga de romper las moléculas de acetilcolina (un neurotransmisor) para que no haya una sobreexcitación de los receptores colinérgicos.
La intoxicación por este tipo de plaguicidas provoca una crisis colinérgica (contracción de las pupilas, lagrimeo, visión turbia, salivación. bradicardia, vómitos, diarreas, cefaleas, vértigo, coma, sudación, hipersecreción bronquial, debilidad muscular). Antídoto: pralidoxina.
CARBAMATOS
También inhiben la acetilcolinesterasa; pero de manera reversible. Los efectos de la intoxicación son similares a los anteriores. Antídoto: atropina (se une a los receptores colinérgicos pero no dispara la señal nerviosa).
Tanto los organofosforados como los carbamatos se degradan con cierta facilidad en el medio, pero se han encontrado a concentraciones perjudiciales en carnes y pescados.
PARAOUAT
Resulta muy tóxico para los pneumocitos, los síntomas se dan a los 3-4 días de la exposición al paraquat ya que son los metabolitos con radicales libres los que provocan toxicidad, puede provocar fibrosis pulmonar. Se desconoce su mecanismo de acción.
CONTAMINACIÓN POR METALES PESADOS
Los metales son una forma de contaminación abiótica que puede estar presente en alimentos. Generalmente aparecen como resultado de la actividad humana, pero en ocasiones también proceden de formas naturales del metal en suelo, agua, etc.
Los metales en el medio no sufren grandes transformaciones, sólo varían su estado oxidación o la sal o especie química que forman. Su principal problema es su elevada capacidad de acumulación en el organismo; incluso hay algunos metales que tienen proteínas fijadoras y proteínas transportadoras específicas.
Una vez que estos metales entran en el organismo, pueden sustituir a otros oligoelementos (Zn, Fe, Ca) en situaciones deficiencia y también en situaciones normales. Se ha demostrado que también existen variaciones genéticas que pueden favorecer la sensibilidad de ciertos individuos a efectos nocivos de algunos metales.
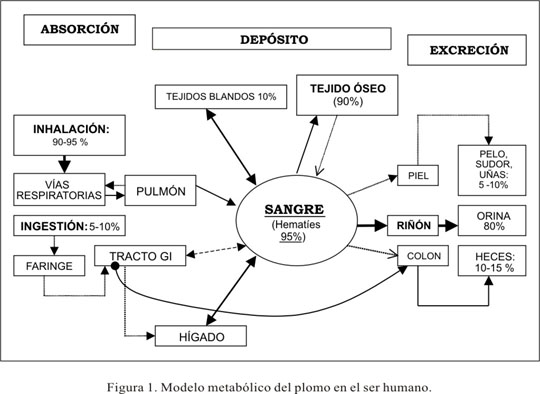
CONTAMINACIÓN POR PLOMO (Pb)
Actualmente resulta una contaminación poco frecuente, ya que su uso se ha limitado notablemente. Las principales fuentes de plomo han sido tradicionalmente:
- Emisiones a la atmósfera por vehículos a motor en forma de tetraetilos (TEL). Actualmente estas emisiones se han reducido al comercializarse gasolinas sin plomo y al mejorar los motores de combustión de los coches.
- Residuos agrícolas: antes se usaban sales de plomo como antiparasitarios.
- Emisiones de humos no depurados de instalaciones industriales.
- Migración del plomo de recipientes de cocina (vidriados, cerámicas, etc.) al cocinar alimentos ácidos. Actualmente la utilización del plomo en recipientes de cocina , prohibido.
- Migración hacia el alimento del plomo de envases metálicos con costura lateral sol da con amalgama de plomo y estaño. Actualmente este tipo de soldaduras se realiza otro tipo de materiales, principalmente barnices autorizados.
- Liberación de plomo al agua por parte de tuberías y canalizaciones de plomo. De 1960 está prohibido el uso de plomo en las cañerías.
El plomo se puede presentar en diferentes formas orgánicas e inorgánicas.
- Plomo orgánico: se absorbe en un 90 %, y se concentra principalmente en huesos, tema nervioso, riñones, hígado y dientes.
- Plomo inorgánico: presenta absorción variable; en adultos esta absorción es relativamente baja (5-10 %), mientras que en niños es más elevada (30-40 %). Su absorción está condicionada por deficiencia en la ingestión de minerales como calcio, hierro zinc. Cuando la ingestión de estos elementos es baja, se favorece la absorción de plomo. Por otra parte, dietas pobres en calcio limitan el almacenamiento de plomo en los huesos ya que disminuye la velocidad de renovación del hueso.
La excreción del plomo es principalmente por orina (75 %) y heces. En ancianos, la creción renal está disminuida, lo que incrementa la toxicidad del plomo.

En fase inicial asintomática, el plomo actúa sobre el sistema hematopoyético, inhibiendo dos enzimas implicadas en la síntesis de la hemoglobina:
- ALA-deshidratasa (ácido aminolevulinico deshidratasa): al estar inhibida, aumenta el tanto por ciento de ácido aminolevulínico en sangre.
- Ferroquelatasa: cuando está inhibida, aumentan los niveles de Zn-protoporfirina en sangre.
Ambas determinaciones ALA-deshidratasa y Zn-protoporfirina pueden utilizarse como biomarcadores de efecto en las intoxicaciones por plomo.
En una exposición aguda, el tejido diana del plomo es el sistema nervioso central, y se produce insomnio, encefalopatía, convulsiones, coma y muerte.
En una exposición crónica a dosis bajas se producen trastornos psico y neurosensoriales, alteraciones de la conducta y del aprendizaje, y en niños se observa un bajo desarrollo intelectual.
A dosis altas, se producen neuropatías, pérdida de mielina, degeneración axonal y parálisis. La intoxicación crónica por plomo se denomina saturnismo, y se manifiesta con hiperactividad, temblores musculares y pérdida de memoria; posteriormente se puede producir fallo renal, coma y muerte. Si se acumula en dientes, pueden aparecer los denominados ribetes gingivales.
Las dosis a partir de las cuales el plomo empieza a ser perjudicial son de 2 mg/día para un adulto y 0,1 mg/día para un niño.
Según la FAO/OMS, la ingesta semanal tolerada para una persona es de 3 mg/persona/semana. En España esta ingesta se sitúa alrededor de los 2 mg/persona/semana.
CONTAMINACIÓN POR MERCURIO (Hg)
El mercurio se puede encontrar de forma natural en suelo, minerales y agua, pero generalmente las contaminaciones resultan de fuentes industriales y de la actividad humana. Los principales utilizaciones del mercurio y por lo tanto sus potenciales orígenes de contaminación son:
- Mercurio metálico utilizado en termómetros, bombas de vacío, barómetros, electrodos y como catalizador.
- Amalgama dental en odontología. • Obtención de pilas y baterías.
- Aparatos de control de procesos industriales: termostatos, tubos de rayos X, lámparas de mercurio.
- Sales inorgánicas de mercurio en pinturas. • Extracción de oro y plata.
- Industria farmacéutica: mercurio amoniacado como antiséptico y antipsoriásico, fulminato de mercurio en dermatología; ciertos derivados mercuriales fueron utilizados anteriormente como diuréticos, pero actualmente se consideran tóxicos renales.
- En agricultura: como fungicidas y plaguicidas (actualmente están prohibidos). El mercurio puede presentar diferentes formas:
- Mercurio metálico: no se absorbe vía oral, su vía de entrada es sobre todo inhalatoria. Produce lesiones en vías respiratorias superiores y es neurotóxico.
- Mercurio inorgánico: puede presentar tres estados de oxidación: Hg (0), Hg (I), Hg (II). Son formas poco solubles en lípidos y no fácilmente absorbibles. Pueden producir necrosis gastrointestinales, nefrotoxicidad, colapso circulatorio y estado de shock.
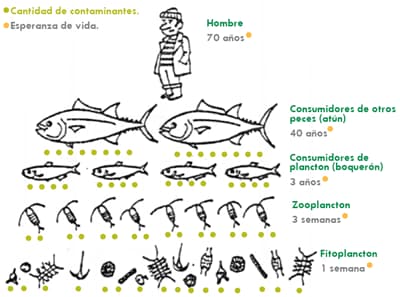
- Mercurio orgánico: arilmercuriales (principalmente fenilmercurio y sus sales cloruros y acetatos) y alquihliercuriales (principalmente metilmercuriales y sus sales). Los compuestos orgánicos del mercurio son altamente tóxicos debido a su elevada liposo dad, que favorece su acumulación en los diferentes eslabones de la cadena trófica, consiguiente problema de biomagnificación.
El mercurio metálico (Hg°) puede ser oxidado por acción bacteriana a Hg2, que ser a su vez metilado dando metilHg+ tóxico y dimetilmercurio volátil, que puede movilizarse fácilmente. El difenilmercurio puede ser convertido por determinadas bacterias en mercurio metálico y seguir el proceso anterior.
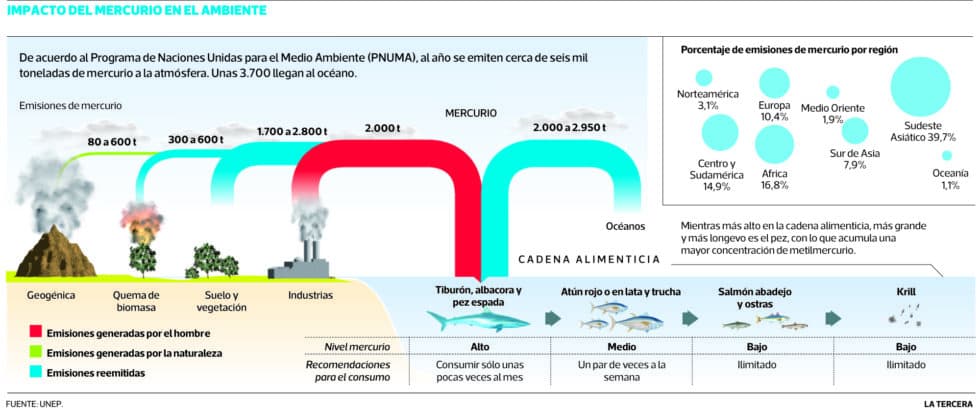
La contaminación por mercurio afecta sobre todo al pescado y al marisco. En el do, se pueden encontrar concentraciones hasta 1000 veces superiores a la existente medio acuoso, y en el marisco la bioacumulación aún es superior, con concentraciones hasta 3000 veces superiores a los valores encontrados en el agua.
La acumulación también afecta a las aves depredadoras ictiófagas (que se alimentan de pescado y marisco), y, por tanto, llega al hombre a través de la cadena trófica, ya , consumo directo de pescado o marisco, o por consumo de la aves depredadoras.
El mercurio orgánico es, como ya se ha comentado, el más altamente tóxico por elevada liposolubilidad. El metilmercurio, una vez absorbido, se distribuye por la sangre si se acumula en el riñón e hígado. Puede pasar la barrera placentaria y acumularse en el feto feto. También atraviesa la barrera hematoencefálica.
La toxicidad del mercurio se denomina hidrarginismo, y cursa con pérdida de coordinación (ataxia), problemas de visión y audición y neuroencefalopatía. A nivel renal, 1 ce disfunción renal y hematuria. Un indicador biológico de intoxicación es en( mercurio en orina y/o cabellos.
Cuando es excretado por el organismo, el metilmercurio se elimina parcialmente por orina y parcialmente por bilis. La excreción biliar sigue el ciclo enterohepático, con lo que su tiempo medio de residencia aumenta.
La intoxicación por metilmercurio con más resonancia mundial se produjo en la Bahía de Minamata (Japón) en 1950, debida a los vertidos industriales que se realizaron durante años en esta bahía y que se fueron acumulando en la pesca de la zona. Como resultado del consumo del pescado contaminado, resultaron afectadas miles de personas.
La legislación actual establece los límites de ingesta de mercurio en 1 mg de mercurio por kilogramo o litro de producto. La OMS establece límites de metilmercurio de 3’3 mg de metilmercurio por kilogramo de peso y semana.
INTOXICACIÓN POR CADMIO (Cd)
El cadmio es un subproducto que se forma en la obtención de zinc y plomo. Se para galvanizar metales evitando su oxidación y corrosión. También se utiliza en b pigmentos, pinturas, plásticos, recubrimientos metálicos, soldaduras, fungicidas.
Las principales fuentes de contaminación son el agua potable, el marisco (200-30( y los riñones (> 10 ppm). También puede haber inhalación por humos de soldaduras tabaco. Según la FAO/OMS, su ingesta tolerable es de 57-71 ng/día, cantidad que no se suele sobrepasar, a no ser que se consuma mucho marisco.
El cadmio es nefrotóxico, y el efecto es crónico e irreversible. Su tiempo medio de residencia es muy elevado (años). Cuando es inhalado, puede causar enfermedad pulmonar obstructiva crónica (EPOC).
Su intoxicación aguda produce el síndrome de Ital-Ital, que causa deformaciones problemas renales. El cadmio se considera, además, un cancerígeno pulmonar y pro:
Su absorción intestinal es aproximadamente del 5 %, pero su absorción pulmonar es de hasta el 50 %. Se acumula en hígado, riñón y músculo. En el hígado se une a la metalocionemia, una proteína con grupos tiol (SH) capaz de fijar cadmio para su transporte al glomérulo, donde se acumula.
CONTAMINACIÓN POR BENZOPIRENOS
Los benzopirenos son un conjunto de sustancias orgánicas que forman parte de los denominados hidrocarburos aromáticos policíclicos (HAP).
Estos compuestos, de los que destaca por su elevada toxicidad el α-benzopireno, se forman por combustión incompleta de la materia orgánica al someterla a tratamientos a temperatura elevada, y al ser volátiles forman parte de los humos que se desprenden de las combustiones.
a-Benzopireno
Hay numerosos procesos capaces de contaminar por benzopirenos, como la combustión de madera, petróleo, carbón o grasas. También en ciertos procesos industriales de obtención de alimentos se detectan niveles no despreciables de benzopirenos. Los benzopirenos se han detectado en aguas y alimentos, y se encuentran en elevada proporción en el humo del tabaco.
Los productos alimentarios sometidos directamente a fuego o humo, como brasas, hornos de leña, ahumados, etc., presentan concentraciones de benzopirenos superiores a las frituras y a los alimentos cocidos. Por ejemplo, el pollo a la brasa puede presentar valores de hasta 5 ppb (partes por billón) de benzopireno, mientras que en el pollo frito los valores son inferiores a 0,12 ppb y en el pollo cocido en horno eléctrico tiene valores inferiores a 0,08 ppb según estudios realizados en Estados Unidos, se ha comprobado que la concentración de α-benzopirenos en los diferentes tipos de carnes depende directamente del tratamiento con calor local que se ha sometido el alimento, tal como se aprecia en la tabla siguiente:
| Poco hecha: | 0,09 ppb | |
| Hamburguesa | Al punto: | 0,56 ppb |
| Muy hecha: | 1,52 ppb | |
| Bistec de ternera | Poco hecho: | 4,15 ppb |
| Al punto: | 4,75 ppb | |
| Muy hecho: | 4,86 ppb | |
| Pollo | Al horno: | 0,08 ppb |
| Frito: | 0,12 ppb | |
| A la brasa: | 4,57 ppb | |
| Cerdo a la brasa | Poco hecho: | 0,93 ppb |
| Al punto: | 1,64 ppb |
Descargo de responsabilidad
Hemos realizado todos los esfuerzos posibles para garantizar que la información proporcionada sea precisa, actualizada y completa, pero no se ofrece ninguna garantía al respecto.
Esta información es un recurso de referencia diseñado como un complemento y no un sustituto de la experiencia, habilidad, conocimiento de los profesionales de la salud, ni pretende ser un diagnóstico ni una terapia referenciada.
La ausencia de una advertencia para un determinado medicamento/suplemento/alimento o la combinación de los mismos no debe interpretarse de ninguna manera como una indicación de seguridad, eficacia o idoneidad para un paciente determinado.
ULTIMOS ARTICULOS PUBLICADOS
Fotos y Bibliografías
0.Apuntes personales de Dietética y Nutrición
1 elrincondepablospok.blogspot
2 www.slideshsare.net